Н.Е. МАНТУРОВА, ФГАОУ ВО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздрава России, Москва, Россия;
С.В. КРУГЛИК, Е.В. ВЕРБО, АО «Институт пластической хирургии и косметологии», Москва, Россия;
Е.В. КРУГЛИК, Сеть клиник пластической хирургии и косметологии VIP Clinic, Москва, Калининград, Россия
Эстетическая коррекция возрастных изменений лица на сегодняшний день представляет собой универсальное явление, которое выходит за пределы географических границ и доступно широкому кругу населения. Пациенты, которые пользуются услугами врача-косметолога, применяя различные филлеры, за счет улучшения внешнего вида повышают личностные и профессиональные возможности, что не может не отражаться на психологическом состоянии, поскольку придает уверенность в себе.
Применение наполнителей мягких тканей неуклонно растет по сравнению с другими процедурами благодаря своим преимуществам, среди которых: достижение естественного внешнего вида, восстановление естественного контура, незначительная болезненность, минимальная реабилитация, отсутствие временной потери трудоспособности и легкая доступность процедур.
В настоящее время имеется множество наполнителей мягких тканей для эстетической коррекции лица: аутологичный жир, полиметилметакрилат, гидроксиапатит кальция, полимолочная кислота, гиалуроновая кислота и коллаген. Из них именно гиалуроновая кислота является наиболее широко используемым наполнителем (по данным ISAPS, ежегодно делается более 2 млн инъекций препаратов гиалуроновой кислоты). Продолжительность эффекта составляет от 6 до 24 мес в зависимости от размера молекулы, метода стабилизации и области введения.
Возможные нежелательные явления (кровоподтеки, отеки, инфекции и неровности поверхности) легко переносятся пациентами. Однако по мере все большего применения наполнителей во всем мире отмечаются и более серьезные и постоянные побочные эффекты, такие как сосудистые эмболии и потеря зрения. Потеря зрения является редким нежелательным явлением, однако крайне трагичным как для пациента, так и для врача.
В связи с увеличением запросов со стороны пациентов ожидается рост как производства наполнителей мягких тканей, так и числа специалистов, которые оказывают данный вид помощи. Важно, чтобы врачи-косметологи хорошо знали анатомию, кровоснабжение и иннервацию лица, понимали возможные осложнения, владели их профилактикой и стратегией лечения, исходя из топографо-анатомического расположения сосудов и нервов.
Цель настоящего систематического обзора — выявить причины возникновения потери зрения, связанной с инъекцией различных наполнителей мягких тканей; установить связь между инъекцией наполнителя и потерей зрения; рассмотреть факторы, влияющие на развитие потери зрения.
Практикующие врачи должны принимать объективное решение при выборе методики и препаратов с целью эстетической коррекции, взвешивать потенциальный риск получения осложнения при инъекции наполнителя мягких тканей.
К 2019 г. было зарегистрировано 190 случаев потери зрения при применении наполнителей мягких тканей [1]. В связи с этим возникла острая необходимость систематизировать накопленный опыт и разработать национальные рекомендации. Первый шаг на этом пути был сделан на Междисциплинарной конференции по проблеме потери зрения при применении различных наполнителей мягких тканей. По результатам заседания междисциплинарного экспертного совета в ходе публичного обсуждения были всесторонне разобраны возможности оказания всех видов помощи пациентам, столкнувшимся с этим осложнением.
Материал и методы
Был проведен систематический обзор опубликованной литературы для оценки связи потери зрения с инъекциями наполнителей мягких тканей. Для отчета использовались предпочтительные элементы отчетности для систематических обзоров и руководств по метаанализу. Были отобраны работы, которые удовлетворяют следующим критериям: 1) оригинальные статьи и мнения экспертов, опубликованные в период с апреля 2014 г. по апрель 2019 г., в которых обсуждается роль наполнителей мягких тканей в возникновении односторонней или двусторонней потери зрения; 2) язык публикаций — русский и английский.
Основная задача исследования — анализ опубликованной литературы как зарубежных, так и отечественных авторов, включающей оригинальные исследования, клинические испытания, истории болезни, ретроспективные и проспективные исследования, систематические обзоры и метаанализы. Поиск литературы осуществлялся в компьютеризированных библиографических базах данных Cochrane, EMBASE, MEDLINE, PubMed, Google и Google Scholar и фондах ЦНМБ Первого МГМУ им. И.М. Сеченова по ключевым словам: «слепота», «потеря зрения», «инъекции», «лицо», «косметика», «HA», включая дополнительные поисковые термины, такие как «эмболия», «наполнитель», «жир», «гиалуроновая», «аутологичный жир». Ключевыми фразами, используемыми для поиска, являлись: «косметические инъекции», «наполнители мягких тканей», «гиалуроновая кислота», «аутологичный жир», «коллаген», «гидроксиапатит кальция», «эстетика лица», «инъекционные», «слепота», «потеря зрения», «приобретенная слепота». Глубина поиска составляла 5 лет.
Затем отобранные статьи были качественно и количественно проанализированы авторами. Элементы данных были получены путем прочтения статей и систематизации ключевых критериев, таких как: 1) количество случаев в обзоре; 2) наполнитель мягких тканей; 3) регион; 4) исход. Дополнительно систематизировалась оказанная помощь пациенту на всех этапах медицинской помощи.
В связи с очевидной неоднородностью включенных критериев, широким разнообразием факторов риска, связанных с потерей зрения, полученные результаты описаны текстом и систематизированы посредством диаграммы.
Результаты
По результатам анализа литературных источников было выявлено 157 случаев потери зрения, ассоциированной с применением наполнителей мягких тканей. Максимальное количество случаев потери зрения или других офтальмологических нарушений вызвано инъекциями аутологичного жира (68 случаев, 43%). Вторая причина потери зрения связана с инъекциями препаратов гиалуроновой кислоты (50 случаев, 32%), остальные случаи обусловлены применением гидроксиапатита кальция, коллагена и других наполнителей (см. рисунок). Необходимо подчеркнуть, что в настоящий момент гиалуроновая кислота инъецируется значительно чаще, чем аутологичная жировая ткань. Соответственно, значимость этого продукта в развитии осложнений, в том числе потери зрения, повышается.
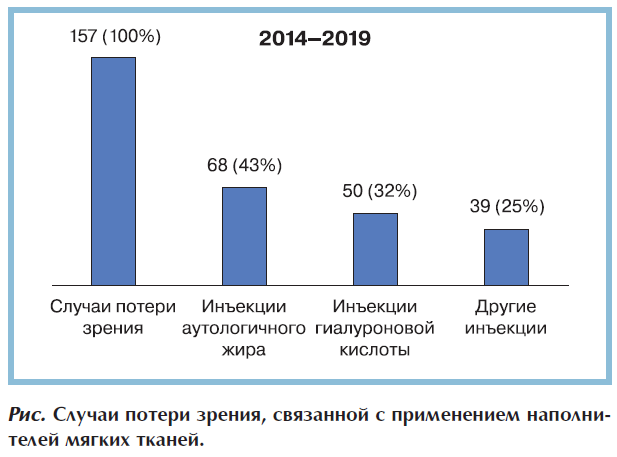
Исход клинической ситуации был следующим: после потери зрения, связанной с применением наполнителя мягких тканей на основе гиалуроновой кислоты, при своевременном применении гиалуронидазы у 10 пациентов наблюдалось значительное улучшение остроты зрения, у 6 — полное восстановление зрения [2—9]. После потери зрения в результате введения других наполнителей мягких тканей авторы не отмечали каких-либо улучшений остроты зрения [9—18].
Кроме того, в период с апреля 2014 г. по апрель 2019 г. было зарегистрировано 8 случаев потери зрения, вызванной гидроксиапатитом кальция [9, 12—14, 16, 17].
Обсуждение
Потеря зрения, связанная с наполнителями мягких тканей
Окклюзия сосудов является редким, но тем не менее серьезным осложнением применения наполнителей мягких тканей, которое происходит вследствие непреднамеренной инъекции наполнителя в кровеносный сосуд. В зависимости от объема введенного препарата внутрисосудистая инъекция наполнителей может приводить к таким осложнениям, как ишемия мягких тканей, потеря зрения, легочная эмболизация и даже инсульт [10, 19, 20]. В исследовании R. Povolotskiy и соавт. (2018), которое включает 5024 случая нежелательных явлений, сосудистые осложнения наблюдались в 590 случаях [10].
Наполнители, которые могут привести к слепоте, включают аутологичный жир, гиалуроновую кислоту, коллаген, поли-L-молочную кислоту, гидроксиапатит кальция и даже суспензию кортикостероидов. Потеря зрения проявляется как немедленное осложнение инъекции филлера на лице с другими ассоциированными признаками и симптомами в зависимости от локализации сосудистой окклюзии. Что касается тромбоза глазной артерии и/или артерии сетчатки, приводящего к слепоте, то считается, что он более распространен и приводит к более тяжелым последствиям при использовании наполнителей, не содержащих гиалуроновую кислоту. Обзор статей показал, что частота окклюзии сосудов после инъекции наполнителя составляет примерно 3 случая на 1000 при применении гидроксиапатита кальция, в то время как при использовании препаратов гиалуроновой кислоты — 3—9 случаев на 10 000. Также высказывалось предположение, что сосудистые и другие осложнения являются более тяжелыми при использовании наполнителей, не содержащих гиалуроновую кислоту, таких как гидроксиапатит кальция и полиметилметакрилат [21—24].
Обзор литературы показал, что почти 47,9% случаев слепоты вызваны применением аутологичного жира, тогда как наполнители гиалуроновой кислоты являлись ее причиной в 23,5% случаев. Аутологичный жир как наиболее вязкий наполнитель мягких тканей имеет самый высокий риск диффузной окклюзии глазной артерии, также его связывают с более плохим прогнозом [18, 24].
Механизм формирования потери зрения
В настоящее время считается, что случайная инъекция наполнителей в кровеносный сосуд может привести к эмболии сосуда, механизм которой, по мнению ряда авторов, наиболее вероятен через первоначально ретроградный поток против преобладающего кровяного давления до или позади ветвей сосудов сетчатки [25—30]. Последующее снижение давления в шприце позволяет обычному кровяному давлению восстановить антеградный кровоток, продвигая эти эмболы, позволяя им войти в циркуляцию глазной артерии. Ветви глазной артерии анастомозируют с кожными ветвями, кровоснабжающими глабеллярную, периорбитальную зону носа и лба, что обусловливает наибольший риск. Было доказано анастомозирование между ветвями лицевой и глазной артерий. Проводимые анатомические изыскания показали, что ретроградная эмболия наполнителя гиалуроновой кислоты в глазной артерии может быть результатом катетеризации надблоковой артерии, главным образом из-за ее поверхностного расположения — она окруженна богатой сосудистой сетью и вариабельной анатомией. S. Wu и соавт. в статье «Анатомическое исследование эмболии глазной артерии после косметической инъекции» (2017) показали, что при глубокой инъекции в глабеллярную область, в надкостницу имеется потенциальный риск попадания в надблоковую и надглазничную артерии, а на спинке носа, в носогубных складках, в периорбитальной области имеется риск попасть в дорсальную носовую, угловую и лицевую артерии [29]. Также было высказано предположение, что объем вводимого наполнителя и давление на поршень могут стать вероятной причиной развития слепоты вследствие влияния на ретроградный поток наполнителя в бассейне артерий, осуществляющих трофику сетчатки [26, 31]. Ряд авторов [32] придерживаются другой теории, в основе которой лежит стойкий спазм сосудов в качестве ответа на введение каких-либо наполнителей мягких тканей. Эта теория дискутабельна, однако имеет право на существование.
Профилактика и лечение осложнений при применении гиалуроновой кислоты
Специфический фермент гиалуронидаза, который разлагает гиалуроновую кислоту, может улучшить прогноз после случайной внутрисосудистой инъекции наполнителя. Обзор, проведенный J. Carruthers и соавт. («Слепота, вызванная инъекцией косметического наполнителя: обзор причин и терапии»), показал, что гиалуронидаза при введении вблизи кровеносного сосуда, заполненного гиалуроновой кислотой, катаболизировала последнюю без необходимости канализации пораженной артерии [33]. Предполагается также, что в случае эмболизации артерии сетчатки продуктом гиалуроновой кислоты ретробульбарная
инъекция большого объема гиалуронидазы вполне может быть единственным наиболее эффективным вариантом для растворения внутриорбитального внутрисосудистого эмбола с учетом времени.
Временнóе окно восстановления кровоснабжения
— 100 мин — восстанавливается высокая острота зрения;
— 100—240 мин — происходит частичная потеря зрительных функций;
— свыше 240 мин — наступает необратимая потеря зрения (S. Hayreh и соавт.) [34].
Алгоритм оказания помощи [35—38]
В кабинете врача помощь пациенту осуществляется по следующей схеме:
— массаж глазного яблока (интервал 10—15 с);
— тимолол 0,5% / диуретики (500 мг ацетазоламида);
— гипербарическая оксигенация (5% CO2 + 95% О2) 253 кПА 2 раза в день в течение 14 сут, результат улучшения у 50% пациентов обусловлен наличием цилиоретинальной артерии;
— парацентез передней камеры.
Основной задачей является снижение внутриглазного давления с целью попытки периферического перемещения эмбола. Для этого применяются кортикостероиды местно и системно (в том числе парабульбарно 2 мг).
Необходимо учитывать, что тромболитическая терапия в этих случаях малоэффективна (PLAT, гепарин, ацетисалициловая кислота); Nd:YAG-лазерная деструкция эмбола опасна и неэффективна.
Ведение пациента
— консультация офтальмолога, госпитализация в профильное отделение;
— консультация реабилитолога, разработка индивидуального плана реабитации;
— консультация психолога, разработка плана психологической поддержки.
В 2018—2019 гг. были опубликованы описания клинических случаев [2, 10, 35] полного восстановления зрения в случае эмболии, вызванной гиалуроновой кислотой, на фоне следующей терапии: гиалуронидаза, назначается в период 60—90 мин после развития осложнения, затем, в течение первых 3 сут, инъекции гиалуронидазы повторяют, поскольку это повышает шанс растворения эмболии глазной артерии.
Хотя имеются согласованные Международные рекомендации по предотвращению и лечению ослож нений, вызванных наполнителями гиалуроновой кислоты, включая слепоту, нет никаких доказательств тому, что следование имеющимся в настоящее время рекомендациям могло бы восстановить зрение. Это обусловливает важность разработки специальных клинических рекомендаций, которые позволят унифицировать ведение пациента в случае потери зрения при применении наполнителей мягких тканей с целью эстетической коррекции. Вторая необходимая мера — создание более безопасных протоколов применения наполнителей мягких тканей с целью эстетической коррекции при инъекциях в центральной зоне лица. Третья важная задача — создать единый реестр для улучшения информирования о случаях потери зрения в Российской Федерации. Этот реестр должен включать подробную информацию о технике инъекции, в том числе тип наполнителя, иглы или канюли (размер), местной анестезии и т.д. Создание подобного реестра
и интеграция с международными реестрами помогут лучше понять механизм причинно-следственной связи и ретроспективно разработать профилактические меры. Четвертой важной задачей является дополнительное изучение влияния разных наполнителей (включая различные марки наполнителей HA (hyaluronic acid), доступных в Российской Федерации) с целью выявления профиля их безопасности.
Ограничения исследования
1. Отсутствие возможности рандомизировать представленные клинические случаи, отсутствие информации о многих важных параметрах в опубликованной литературе.
2. Описанные в имеющихся публикациях клинические случаи не являются репрезентативными.
3. Невозможность по имеющимся данным вывести причинно-следственную связь.
Таким образом, на основании всех вышеперечисленных ограничений выводы не могут быть обобщены.
Выводы
Потеря зрения в результате инъекции наполнителя мягких тканей с целью эстетической коррекции — редкое, но тяжелое осложнение. Когда происходит потеря зрения, решающим фактором для купирования процесса является время — необходимо раннее распознавание и быстрое начало лечения. Не существует «золотого стандарта» для лечения потери зрения и, хотя были разработаны междисциплинарные
рекомендации, отсутствуют конкретные руководства, которые были бы универсально успешными в лечении этого осложнения. Наполнители на основе гиалуроновой кислоты являются относительно более безопасными, чем остальные виды наполнителей. Однако для снижения частоты развития такого осложнения, как потеря зрения, каждому практикующему специалисту необходимо обладать глубокими медицинскими, анатомическими знаниями и пониманием, как использовать этот продукт.
Авторы заявляют об отсутствии конфликта интересов.
ЛИТЕРАТУРА/REFERENCES
1. Chatrath V, Banerjee PS, Goodman GJ, Rahman E. Soft-tissue Filler–associated Blindness: A Systematic Review of Case Reports and Case Series. Plast Reconstr Surg Glob Open. 2019;7(4):e2173. https://doi.org/10.1097/GOX.0000000000002173
2. Chesnut C. Restoration of Visual Loss With Retrobulbar Hyaluronidase Injection After Hyaluronic Acid Filler. Dermatologic Surgery. 2018; 44:435. https://doi.org/10.1097/dss.0000000000001372
3. Hu XZ, Hu JY, Wu PS, Yu SB, Kikkawa DO, Lu W. Posterior Ciliary Artery Occlusion Caused by Hyaluronic Acid Injections Into the Forehead. Journal Article. 2016;95:e3124. https://doi.org/10.1097/md.0000000000003124
4. Goodman GJ, Clague MD. A Rethink on Hyaluronidase Injection, Intraarterial Injection, and Blindness: Is There Another Option for Treatment of Retinal Artery Embolism Caused by Intraarterial Injection of Hyaluronic
Acid? Dermatologic Surgery. 2016;42:547. https://doi.org/10.1097/dss.0000000000000670
5. Thanasarnaksorn W, Cotofana S, Rudolph C, Kraisak P, Chanasumon N, Suwanchinda A. Severe vision loss caused by cosmetic filler augmentation: Case series with review of cause and therapy. Journal of Cosmetic Dermatology. 2018;17:712. https://doi.org/10.1111/jocd.12705
6. Sharudin SN, Ismail MF, Mohamad NF, Vasudevan SK. Complete recovery of filler-induced visual loss following subcutaneous hyaluronidase injection. Neuro-Ophthalmology. 2018;37:165. https://doi.org/10.1080/01658107.2018.148235872 Пластическая хирургия и эстетическая медицина 2021, № 2
7. Zhu GZ, Sun ZS, Liao WX, Cai B, Chen C-L, Zheng H-H, Zeng L, Luo S-K. Efficacy of Retrobulbar Hyaluronidase Injection for Vision Loss Resulting from Hyaluronic Acid Filler Embolization. Plastic and Reconstructive
Surgery. 2017;38:12. https://doi.org/10.1093/asj/sjw216
8. Carle MV, Roe R, Novack R, Boyer DS. Cosmetic Facial Fillers and Severe Vision Loss. JAMA Ophthalmology. 2014;132:637. https://doi.org/10.1001/jamaophthalmol.2014.498
9. Chen W, Wu L, Jian X-L, Zhang B, Li J-Y, Qin X-L, Yu B. Retinal Branch Artery Embolization Following Hyaluronic Acid Injection: A Case Report. Plastic Reconstructive Aesthetic Surgery. 2016;36:NP21924.
https://doi.org/10.1093/asj/sjw054
10. Povolotskiy R, Oleck NC, Hatzis CM, Paskhover B. Adverse Events Associated With Aesthetic Dermal Fillers: A 10-Year Retrospective Study of FDA Data. Cosmetic Surgery. 2018;35:143-151.
https://doi.org/10.1177/0748806818757123
11. Hong D-K, Seo Y-J, Lee J-H, Im M. Sudden Visual Loss and Multiple Cerebral Infarction After Autologous Fat Injection into the Glabella. Dermatologic Surgery. 2014;40:485. https://doi.org/10.1001/jamaophthalmol.2013.8204
12. Chang T-Y, Pan S-C, Huang Y-H, Hsueh Y-Y. Blindness after calcium hydroxylapatite injection at nose. Journal of Plastic, Reconstructive & Aesthetic Surgery. 2014;67:1755. https://doi.org/10.1016/j.bjps.2014.06.012
13. Hsieh Y-H, Lin C-W, Huang J-S, Yeh P-T. Severe ocular complications following facial calcium hydroxylapatite injections: Two case reports. Journal Ophthalmologia. 2015;5:36. https://doi.org/10.1016/j.tjo.2014.03.009
14. Chou C-C, Chen H-H, Tsai Y-Y, Li Y-L, Lin H-J. Choroid vascular occlusion and ischemic optic neuropathy after facial calcium hydroxyapatite injection — a case report. BMC Surgery. 2015;15:21. https://doi.org/10.1186/s12893-015-0007-3
15. Qin J, Qi X, Zhou J, Ma L. Analysis of artery occlusion caused by facial autologous fat injections. Digestive Medicine Research. 2015;1:39. https://doi.org/10.4103/2226-8561.166362
16. Cohen E, Yatziv Y, Leibovitch I, Kesler A, Cnaan RB, Klein A, Goldenberg D, Habot-Wilner Z. A case report of ophthalmic artery emboli secondary to Calcium Hydroxylapatite filler injection for nose augmentation —
long-term outcome. BMC Ophthalmology. 2016;16:98. https://doi.org/10.1186/s12886-016-0276-3
17. Marumo Y, Hiraoka M, Hashimoto M, Ohguro H. Visual impairment by multiple vascular embolization with hydroxyapatite particles. Orbit. 2018; 37:165. https://doi.org/10.1080/01676830.2017.1383473
18. Liu H, Chen D, Zhang J. Ophthalmic artery occlusion after forehead autologous fat injection. Retinal Cases & Brief Reports. 2020;14(3):271-274. https://doi.org/10.1097/icb.0000000000000694
19. Ferneini EM, Ferneini AM. An Overview of Vascular Adverse Events Associated With Facial Soft Tissue Fillers: Recognition, Prevention, and Treatment. Journal of Oral and Maxillofacial Surgery. 2016;74:1630.
https://doi.org/10.1016/j.joms.2016.03.009
20. Zheng H, Qiu L, Liu Z, Su Y, Pan X, Liu S, Yi C. Exploring the Possibility of a Retrograde Embolism Pathway from the Facial Artery to the Ophthalmic Artery System In Vivo. Aesthetic Plastic Surgery. 2017;41:1222.
https://doi.org/10.1007/s00266-017-0877-0
21. Prado G, Rodríguez-Feliz J. Ocular Pain and Impending Blindness During Facial Cosmetic Injections: Is Your Office Prepared? Aesthetic Plastic Surgery. 2017;41:199. https://doi.org/10.1007/s00266-016-0728-4
22. Li B, Allen LH, Sheidow TG. Vision loss and vascular compromise with facial and periocular injections. CJO. 2015;50:57. https://doi.org/10.1016/j.jcjo.2015.05.008
23. Cho KH, Dalla Pozza E, Toth G, Gharb BB, Zins JE. Pathophysiology Study of Filler-Induced Blindness. Aesthetic Surgery. 2019;39:96. https://doi.org/10.1093/asj/sjy141
24. Park KH, Kim Y-K, Woo SJ, Kang SW, Lee WK. Iatrogenic Occlusion of the Ophthalmic Artery After Cosmetic Facial Filler Injections. JAMA Ophthalmology. 2014;132:714. https://doi.org/10.1001/jamaophthalmol.2013.8204
25. Zheng H, Qiu L, Liu Z, Su Y, Pan X, Liu S, Yi C. Exploring the Possibility of a Retrograde Embolism Pathway from the Facial Artery to the Ophthalmic Artery System In Vivo. Aesthetic Plastic Surgery. 2017;41:1222.
https://doi.org/10.1007/s00266-017-0877-0
26. Cho KH, Dalla Pozza E, Toth G, Gharb BB, Zins JE. Pathophysiology Study of Filler-Induced Blindness. Aesthetic Surgery. 2019;39:96. https://doi.org/10.1093/asj/sjy141
27. Kumar N, Rahman E. Effectiveness of teaching facial anatomy through cadaver dissection on aesthetic physicians’ knowledge. Advances in Medical Education and Practice. 2017;8:475. https://doi.org/10.2147/amep.s139893
28. Kumar N, Swift A, Rahman E. Development of “Core Syllabus” for Facial Anatomy Teaching to Aesthetic Physicians: A Delphi Consensus. Plastic Reconstructive Surgery Global Open. 2018;6:1687.
https://doi.org/10.1097/gox.0000000000001687
29. Wu S, Pan L, Wu H, Shi H, Zhao Y, Ji Y, Zeng H. Anatomic Study of Ophthalmic Artery Embolism Following Cosmetic Injection. Craniofacial surgery. 2017;28(6):1578-1581. https://doi.org/10.1097/scs.0000000000003674
30. Ferneini EM, Hapelas S, Watras J, Ferneini AM, Weyman D, Fewins J. Surgeon’s Guide to Facial Soft Tissue Filler Injections: Relevant Anatomy and Safety Considerations. Journal of Oral and Maxillofacial Surgery. 2017;75(12): 2667.e1-2667.e5. https://doi.org/10.1016/j.joms.2017.08.026
31. Kim A, Kim SH, Kim HJ, Yang HK, Hwang J-M, Kim J-S. Ophthalmoplegia as a complication of cosmetic facial filler injection. Acta Ophthalmol. 2016;94(5):377-379. https://doi.org/10.1111/aos.12893
32. Taylor GI, Shoukath S, Gascoigne A, Corlett RJ, Ashton MW. The Functional Anatomy of the Ophthalmic Angiosome and Its Implications in Blindness as a Complication of Cosmetic Facial Filler Procedures. Plast Reconstr
Surg. 2020;146(4):745. https://doi.org/10.1097/PRS.0000000000007155
33. Carruthers JDA, Fagien S, Rohrich RJ, Weinkle S, Carruthers A. Blindness caused by cosmetic filler injection: a review of cause and therapy. Plast Reconstr Surg. 2014;134(6):1197-1201. https://doi.org/10.1097/PRS.0000000000000754
34. Hayreh SS, Zimmerman MB, Kimura A, Sanon A. Central retinal artery occlusion. Retinal survival time. Exp Eye Res. 2004;78(3):723-736. https://doi.org/10.1016/s0014-4835(03)00214-8
35. Humzah MD, Ataullah S, Chiang CA, Malhotra R, Goldberg R. The treatment of hyaluronic acid aesthetic interventional induced visual loss (AIIVL): A consensus on practical guidance. J Cosmetic Dermatology. 2019;18:71.
https://doi.org/10.1111/jocd.12672
36. Prado G, Rodríguez-Feliz J. Ocular Pain and Impending Blindness During Facial Cosmetic Injections: Is Your Office Prepared? Aesthetic Plastic Surgery. 2017;41:199. https://doi.org/10.1007/s00266-016-0728-4
37. Beleznei K, Carruthers JDA, Humphrey S, Carruthers A, Jones D. Prevention and treatment of blindness from bulking agents: a review of world literature. Dermatologic Surgery. 2015;41:1097. https://doi.org/10.1093/asj/sjz053
38. Haneke E. Managing complications of fillers: Rare and not-so-rare. Journal of Cutaneous and Aesthetic Surgery. 2015;8:198. https://doi.org/10.4103/0974-2077.172191
